 Злоупотребление алкоголем широко распространено и представляет важную медицинскую и социальную проблемы. Увеличение приема алкоголя наблюдается во всем мире, особенно в странах Европы, в том числе в России и США. В России, по официальным данным, насчитывается более 10 млн больных алкоголизмом.
Злоупотребление алкоголем широко распространено и представляет важную медицинскую и социальную проблемы. Увеличение приема алкоголя наблюдается во всем мире, особенно в странах Европы, в том числе в России и США. В России, по официальным данным, насчитывается более 10 млн больных алкоголизмом.
В Германии с населением 75 млн. человек выявлено 3 млн. алкоголиков и 10 млн. лиц с алкогольными поражениями внутренних органов. В США от 5 до 10% населения хронически злоупотребляют алкоголем и нуждаются в медицинском наблюдении. Приблизительно у 15% из них в течение 10-20 лет развивается цирроз печени. Таким образом, от 500 тыс. до 1 млн. жителей США имеют алкогольный цирроз. Каждый год от алкогольной болезни печени умирают до 20 тыс. человек У мужчин, больных алкоголизмом чаще встречаются следующие заболевания:
- язвенная болезнь желудка - в 6 раз;
- сердечно-сосудистые заболевания - в 8 раз;
- самоубийства - в 10 раз;
- туберкулез - в 16 раз.
60% мужчин, злоупотребляющих алкоголем, умирают в возрасте до 50 лет. Злоупотребление алкоголем оказывает отрицательное действие на все органы, однако печень наиболее подвержена его влиянию, поскольку именно в печени происходит окисление этанола. Алкоголь, наряду с вирусной инфекцией, является основным этиологическим фактором хронических заболеваний печени. Злоупотребление им ведет к развитию алкогольной болезни печени, которая проявляется тремя основными формами - стеатозом, гепатитом и циррозом.
 Большинство исследователей считают, что прием 40-80 г этанола в день на протяжении 10-12 лет может привести к развитию алкогольной болезни печени. Однако от тяжелых поражений - гепатита и цирроза - страдает менее 50% лиц, употребляющих алкоголь в опасных дозах. Это свидетельствует о том, что в патогенезе алкогольной болезни, помимо прямого токсического эффекта этанола, существуют другие факторы.
Большинство исследователей считают, что прием 40-80 г этанола в день на протяжении 10-12 лет может привести к развитию алкогольной болезни печени. Однако от тяжелых поражений - гепатита и цирроза - страдает менее 50% лиц, употребляющих алкоголь в опасных дозах. Это свидетельствует о том, что в патогенезе алкогольной болезни, помимо прямого токсического эффекта этанола, существуют другие факторы.
Дефицит питания не относят к серьезным факторам риска развития алкогольной болезни печени. Однако в эксперименте было показано, что некоторые нарушения в диете, в частности, употребление в пищу тугоплавких жиров и низкое содержание в ней углеводов способствуют поражению печени. Ожирение рассматривается в качестве независимого фактора риска.
Пол. У женщин алкогольное повреждение печени развивается при меньших дозах алкоголя, за более короткий период и протекает тяжелее, чем у мужчин. Летальность от цирроза печени у них также выше. Предполагается, что это связано с более низкой концентрацией желудочной фракции АДГ, из-за чего в печень женщин поступает большее количество этанола, чем у мужчин. На этот процесс влияют также гормональные факторы.
Характер поражения печени не всегда зависит непосредственно от количества употребляемого алкоголя, но ВОЗ не рекомендовала употреблять более 21 порции для мужчин и 14 порций для женщин в неделю (одна порция эквивалентна 150 мл сухого вина или 250 мл пива, или 40 мл 40% алкогольного напитка).
Некоторые авторы отмечают, что малые дозы алкоголя оказывают положительное влияние на центральную нервную и сердечно-сосудистую системы, однако научные доказательства этого отсутствуют, напротив, достоверно установлено, что алкогольная интоксикация обеспечивает раннее развитие атеросклероза, артериальной гипертензии и их осложнений, психических расстройств и других последствий.
 Алкоголь (этанол) метаболизируется главным образом в гепатоцитах алкогольдегидрогеназой до ацетальдегида, который а цикле Кребса через ацетил-КоА превращается в СО2 и Н2О с образованием необходимой для клетки энергии. Если человек систематически принимает небольшое количество этанола, то последний может полностью метаболизироваться алкоголь-дегидрогеназой, но при этом в цикле Кребса из ацетил-КоА синтезируется избыточное количество холестерина, лактата, пальмитата и других соединений, обеспечивающих, с одной стороны, высокие энергетические возможности гепатоцитов, а, с другой, способствующих раннему развитию атеросклероза, так как ацетил-КоА в норме является предшественником жирных кислот, холестерина, стероидных гормонов, витамина D3.
Алкоголь (этанол) метаболизируется главным образом в гепатоцитах алкогольдегидрогеназой до ацетальдегида, который а цикле Кребса через ацетил-КоА превращается в СО2 и Н2О с образованием необходимой для клетки энергии. Если человек систематически принимает небольшое количество этанола, то последний может полностью метаболизироваться алкоголь-дегидрогеназой, но при этом в цикле Кребса из ацетил-КоА синтезируется избыточное количество холестерина, лактата, пальмитата и других соединений, обеспечивающих, с одной стороны, высокие энергетические возможности гепатоцитов, а, с другой, способствующих раннему развитию атеросклероза, так как ацетил-КоА в норме является предшественником жирных кислот, холестерина, стероидных гормонов, витамина D3.
При систематическом и избыточном поступлении в организм алкоголя эти соединения, особенно холестерин и жирные кислоты, образуются в избыточном количестве. В результате снижения метаболизма жирных кислот образуются триглицериды, которые являются источником развития жирового гепатоза. Алкогольдегидрогеназная система у разных людей развита неодинаково. У одних она в состоянии обеспечить метаболизм значительного количества этанола, поступающего в организм, у других - меньшего, но ее возможности все же не беспредельны, при этом тяжесть патологии печени зависит от количества и продолжительности систематически употребляемого алкоголя. При неадекватном поступлении его в организм в результате образования токсических веществ наряду с жировой и белковой дистрофией,  возникают некрозы гепатоцитов, мезенхимально-воспалительная реакция с возможным развитием токсического гепатита с прогрессирующим течением и с возможным исходом в цирроз печени. Систематический прием алкоголя приводит к гипоксии и некрозу паренхимы печени, главным образом в зоне центральных вен (центролобулярные некрозы). Некрозы гепатоцитов являются основной причиной коллагеноза и фиброгенеза.
возникают некрозы гепатоцитов, мезенхимально-воспалительная реакция с возможным развитием токсического гепатита с прогрессирующим течением и с возможным исходом в цирроз печени. Систематический прием алкоголя приводит к гипоксии и некрозу паренхимы печени, главным образом в зоне центральных вен (центролобулярные некрозы). Некрозы гепатоцитов являются основной причиной коллагеноза и фиброгенеза.
Ежедневное употребление более 40 г абсолютного этанола сопряжено с риском развития алкогольной болезни печени. Для большинства людей опасной считается доза алкоголя более 80 г. A.D. Woddk и соавт. на большой группе мужчин, страдающих алкогольным циррозом печени, показали, что количество употребляемого ими алкоголя составило 160 г в сутки.
Характеристика отдельных форм алкогольных болезней печени
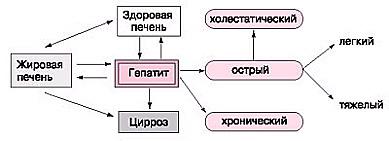
Рис. 1. Фазы алкогольной болезни печени
Принято выделять следующие формы алкогольных болезней печени: стеатоз, гепатит острый и хронический, цирроз печени. Эти болезни могут встречаться как изолировано, ток и в сочетании друг с другом (рис. 1).
 Стеатоз (жировая печень) - наиболее частая форма алкогольного поражения печени, в изолированном виде выявляется у 50% больных алкоголизмом. Для алкоголиков типична макровезикулярная жировая печень, однако при злоупотреблении алкоголем может наблюдаться и микровезикулярный стеатоз, отражающий более глубокие метаболические процессы, прогноз при котором менее благоприятный. Жировая печень протекает, как правило, бессимптомно и диагностируется при обнаружении гепатомегалии. Появление диспепсии (тошнота, рвота) и болевого синдрома обычно связано с недавним употреблением больших доз алкоголя. Показатели функциональных печеночных проб в норме или отмечаются умерено выраженные цитолитический (повышение активности аланиновой и аспарагиновой аминотрансфероз - АлАТ, АсАТ) и холестатический синдромы. При морфологическом исследовании печени чаще обнаруживается макровезикулярное ожирение (табл. 1).
Стеатоз (жировая печень) - наиболее частая форма алкогольного поражения печени, в изолированном виде выявляется у 50% больных алкоголизмом. Для алкоголиков типична макровезикулярная жировая печень, однако при злоупотреблении алкоголем может наблюдаться и микровезикулярный стеатоз, отражающий более глубокие метаболические процессы, прогноз при котором менее благоприятный. Жировая печень протекает, как правило, бессимптомно и диагностируется при обнаружении гепатомегалии. Появление диспепсии (тошнота, рвота) и болевого синдрома обычно связано с недавним употреблением больших доз алкоголя. Показатели функциональных печеночных проб в норме или отмечаются умерено выраженные цитолитический (повышение активности аланиновой и аспарагиновой аминотрансфероз - АлАТ, АсАТ) и холестатический синдромы. При морфологическом исследовании печени чаще обнаруживается макровезикулярное ожирение (табл. 1).
Острый гепатит. Течение умеренного или "мягкого" острого гепатита обычно малосимптомное. Выявляется повышение активности аминотрансфераз, причем характерно превышение активности АсАТ над АлАТ в 2 раза и более, что отличает эту форму гепатита от вирусных поражений печени. На основании клинических и лабораторных данных трудно отличить эту форму алкогольного гепатита от жировой дистрофии печени. Для диагностики необходима биопсия печени, при которой выявляются тельца Маллори (алкогольный гиалин). Тяжелый алкогольный гепатит протекает с лихорадкой и выраженным астеническим синдромом. Могут появляться клинические признаки печеночной недостаточности - асцит, печеночная энцефалопатия и биохимические - гипоальбуминемия, увеличение протромбинового времени, повышение содержания мочевины, мочевой кислоты креатинина. Холестатический вариант острого алкогольного гепатита протекает с яркими клиническими (выраженная желтуха) и биохимическими признаками холестазов (резкое увеличение ГГТП, щелочной фосфатазы, билирубина,холестерина) - табл. 1.
Таблица 1. Признаки алкогольного гепатита.
| Клиническая симптоматика | Лабораторные тесты | Морфология | |||
| Острый | |||||
| Умеренный. Общая слабость, анорексия, гепатомегалия. | Повышение активности ГГТПАсАТ>АлАТ | Дистрофия гепатоцитов, тельца Маллори. | |||
| Выраженный. Выраженные общая слабость и анорексия, увеличение печени, лихорадка, асцит, энцефалопатия, похудание, полинейропатии | Повышение активности ГГТП, увеличение протромбинового времени, содержания креатинина АсАТ>АлАТСнижение уровня альбумина, калия. | Гигантские митохондрии, воспалительная инфильтрация и перицеллюлярный фиброз портальной зоны, коллагеноз пространства Диссе. | |||
| Холестагический. Гепатомегалия, выраженная желтуха. | Повышение активности ГГТП и ЩФ, гипербилирубинемия, гиперхолестеринемия АсАТ>АлАТ | Пенистая дегенерация (микровезикулярный жир, воспаление, дезорганизация органелл) | |||
| Хронический | |||||
| Общая слабость, гепатомегалия, портальная гипертензия. | Повышение активности ГГТП АсАТ>АлАТ | Воспалительная инфильтрация перипортальной зоны (постоянно), ступенчатые некрозы (реже) | |||
 Цирроз печени. Болезнь в рамках АБП характеризуется наличием всех клинических и биохимических симптомов, характерных для цирроза любой этиологии, повышенным риском развития печеночной энцефалопатии (ПЭ), характеризующихся изменением сознания, интеллекта и поведения. Клинические проявления энцефалопатии более заметны при хронических заболеваниях печени; включают «ребячливое» поведение, раздражительность, потерю интереса к семье.
Цирроз печени. Болезнь в рамках АБП характеризуется наличием всех клинических и биохимических симптомов, характерных для цирроза любой этиологии, повышенным риском развития печеночной энцефалопатии (ПЭ), характеризующихся изменением сознания, интеллекта и поведения. Клинические проявления энцефалопатии более заметны при хронических заболеваниях печени; включают «ребячливое» поведение, раздражительность, потерю интереса к семье.
Изменения интеллекта варьируют, наиболее ранние из них включают изменение почерка, отсутствие пространственного мышления (невозможность сложить простую фигуру из кубиков или спичек, пройти цифровой лабиринт). Речь становится медленной и невнятной, голос - монотонным. У некоторых имеется печеночный запах изо рта. Важную роль играет продолжительность употребления алкоголя. Риск развития АБП повышается при злоупотреблении им на протяжении 10-12 лет. Продолжительное ежедневное употребление алкоголя более опасно, чем периодический прием, при котором печень имеет возможность регенерировать. По меньшей мере 2 дня в неделю следует воздерживаться от употребления алкоголя Развитие АБП зависит не от вида употребляемых спиртных напитков, а от содержания в них алкоголя. Так, 10 г этанола эквивалентны 25 мл водки, 100 мл вина и 200 мл пива.
АБП развивается чаще у лиц с малой степенью алкогольной зависимости. У них обычно отсутствует абстинентный синдром, они способны потреблять большое количество алкоголя в течение многих лет, и поэтому входят в группу повышенного риска поражения печени.
Лечение алкогольной болезни печени
Лечение больных с алкогольной болезнью печени должно быть комплексным и зависит от фазы заболевания. Вовремя начатое лечение на стадии жирового гепатоза и даже алкогольного гепатита может привести к обратному развитию процесса, вплоть до полного выздоровления.
К основным методам лечения алкогольной болезни печени относят:
- воздержание от приема алкоголя;
- полноценную достаточно калорийную диету;
- мембраностабилизирующие препараты;
- глюкокортикостероиды;
- препараты, обладающие гипоаммониемическим действием.
Из всех видов лечения АБП самым эффективным, бесспорно, является воздержание от дальнейшего приема этанола. Явления стеатоза печени претерпевают обратное развитие в течение 4 недель при условии абсолютной абстиненции. Заболевание на любой стадии приобретает более благоприятное течение при воздержании от употребления алкоголя. Кроме того, продолжение приема алкоголя является также противопоказанием к пересадке печени.
Лечение включает полноценную диету. В рандомизированных испытаниях у больных с адекватной и сбалансированной отмечались более высокие показатели уровня альбумина в сыворотке крови, более быстрое улучшение показателя Чайлд-Пью, менее выраженная энцефалопатия и более быстрое улучшение общего самочувствия.
Из медикаментозного лечения наиболее часто используются мембраностабилизирующие препараты - эссенциальные фосфолипиды (ЭФ), S-аденозилметионин, урсодезоксихолевая кислота, орнитин-аспартат.
Доминирующие значение гипераммониемии в патогенезе ПЭ служит патогенетическим обоснованием для назначения препаратов, усиливающих обезвреживание аммиака в печени. Среди них наибольшее распространение получил L-орнитин-L-аспартат (Гепа-Мерц), гипоаммониемическое действие которого связано с несколькими механизмами:
- орнитин стимулирует активность карбамоилфосфатсинтетазы - основного фермента синтеза мочевины - в перипортальных гепатоцитах;
- аспартат стимулирует глутаминсинтетазу в перивенозных гепатоцитах, мышцах и головном -мозге;
- орнитин и аспартат сами являются субстратами цикла синтеза мочевины.
 Гепа-Мерц продемонстрировал свою эффективность в лечении различных стадий ПЭ в нескольких рандомизированных контролируемых исследованиях. Препарат может применяться как внутривенно, так и перорально. При внутривенном введении доза составляет от 20 до 40 г в сутки (40 г разводится в 500 мл физиологического раствора и вливается со скоростью 4-8 капель в минуту). Для перорального применения средняя дозировка составляет 9-18 г в сутки.
Гепа-Мерц продемонстрировал свою эффективность в лечении различных стадий ПЭ в нескольких рандомизированных контролируемых исследованиях. Препарат может применяться как внутривенно, так и перорально. При внутривенном введении доза составляет от 20 до 40 г в сутки (40 г разводится в 500 мл физиологического раствора и вливается со скоростью 4-8 капель в минуту). Для перорального применения средняя дозировка составляет 9-18 г в сутки.
При лечении латентной ПЭ Гепа-Мерц оказался единственным препаратом, продемонстрировавшим реальную клиническую эффективность, проявившуюся в нормализации времени выполнения психометрических тестов и уровня аммиака в крови на фоне двухнедельного курса терапии. При длительном применении (6-месячный курс по 9 г в сутки перорально) препарат эффективно предотвращает рецидив ПЭ.
В заключение следует отметить, что алкоголизм сопровождается не только поражением печени, он характеризуется психическими расстройствами, изменением личности, полиорганными заболеваниями. Первоначально при употреблении относительно небольших количеств алкоголя опьянение сопровождается снижением психического напряжения, повышением настроения, создавая ощущение свободы, раскованности и веселости.Однако эти ощущения, ради которых люди и употребляют спиртные напитки, временны и по мере увеличения дозы алкоголя сменяются состоянием возбуждения с утратой самоконтроля и критической оценки ситуации, а нередко злобностью, агрессивностью или угнетенным и подавленным настроением.
Современными методами исследования установлено, что после разового приема алкоголя здоровым человеком «следы» алкоголя сохраняются в организме в течение 2 недель, особенно в ЦНС, в том числе в коре головного мозга, где он сохраняется дольше всего.
Автор статьи:
Руководитель специализированного гепатологического центра ГУТА КЛИНИК,
д.м.н Полунина Татьяна Евгеньевна
Материалы сайта защищены авторским правом. Копирование запрещено

